Невралгия – патологическое состояние, вызванное поражением нерва и проявляющееся сильными болями. Болевой синдром может сопровождаться покраснением или побледнением эпидермиса, нервными тиками, повышенным потоотделением.
Чаще всего страдают нервы, проходящие через узкие отверстия. Наиболее распространенной считается патология тройничного нерва, который отвечает за чувствительность тканей лица, слизистых рта и носа, мягких частей свода черепа, зубов. Заболевания тройничного нерва нарушают работу двигательных и чувствительных систем. При его поражении пациенты страдают от сильных приступов острой боли, которые при частом повторении могут спровоцировать развитие депрессии.
Внимание! От воспаления тройничного нерва чаще страдают женщины старше 40 лет, реже – мужчины такого же возраста. Но болезнь иногда встречается у маленьких детей.
В медицинской практике часто диагностируют межреберную невралгию (код по МКБ 10: M79. 2), которая при несвоевременном лечении может привести к ряду осложнений. Среди них:
- Нарушения дыхания.
- Сильные, постоянные боли.
- Снижение чувствительности конечностей.
Помимо обезболивающих препаратов хороший эффект дают упражнения при межреберной невралгии, которые позволяют уменьшить болевой синдром, улучшить состояние больного.
Причины невралгии
Среди главных причин развития заболевания выделяют:
- Зажатие нерва. Подобное состояние возникает из-за нарушения целостности кости, роста опухоли, увеличения просвета рядом расположенного сосуда, изменения структуры связочного аппарата. Спровоцировать зажатие нерва способен неправильный образ жизни, нарушения обменных процессов в организме, сахарный диабет. Заболевание прогрессирует при отсутствии лечения или его неэффективности.
- Рассеянный склероз. При аутоиммунных нарушениях происходит разрушение миелина. Со временем состояние пациента ухудшается.
- Употребление некоторых медицинских препаратов, отравление химическими веществами.
- Порфирия. Это наследственное заболевание, которое проявляется изменением пищеварительной и кровеносной системы, кожных покровов.
Среди причин зажима межреберных нервов врачи называют: спондилез (смещение позвонков), шейный остеохондроз, переохлаждение, новообразования, легочные и сердечные заболевания, протрузия межпозвоночных дисков. Также спровоцировать защемление нерва способно ношение некачественных, тесных бюстгальтеров.
Причиной тригеминальной невралгии чаще всего становится демиелинизация нерва, прилегающего к мосту головного мозга. В редких случаях в области чувствительного ядра тройничного нерва образуется бляшка у пациентов с рассеянным склерозом, в результате чего развивается заболевание. Болевой синдром может появиться из-за травм, повлекших патологию челюсти.
Виды невралгии
В зависимости от того, какой нерв пострадал, выделяют несколько распространенных видов невралгии.
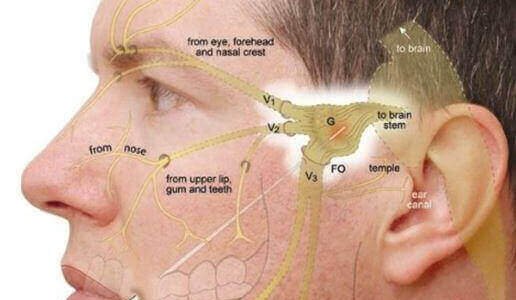
Невралгия тройничного нерва
Невралгия тройничного нерва характеризуется сильной лицевой болью, часто вызванной нормальной деятельностью, такой как прием пищи или разговор. Проявляется приступообразной простреливающей болью в области лица, которая может сильно увеличиться при чистке зубов, употреблении пищи, разговоре, прикосновении. Боль обычно сосредоточена на одной стороне лица и может возникать группами или эпизодами. К повреждению тройничного нерва иногда приводят заболевания ротовой полости, воспаление пазух носа, травмы лица, неправильный прикус.
Затылочная невралгия
Для клинической картины характерна сильная головная боль в области затылка, которая резко усиливается при чихании, кашле, движениях шеи. Его часто описывают как пульсирующую или стреляющую боль, которая может возникать кластерами или быть хронической. Болевой синдром настолько сильный, что может спровоцировать рвоту, вызвать депрессию. Причиной повреждения волокон затылочного нерва может стать переохлаждение, опухоль, травма.
Языкоглоточная невралгия
Языкоглоточная невралгия проявляется сильной болью в горле, языке, миндалинах и ушах. Боль может быть вызвана глотанием, разговором или даже прикосновением к пораженным участкам и может возникать группами. Врачи до сих пор не могут установить точную причину развития патологии. В медицинской практике заболевание встречается очень редко. Его могут спровоцировать хроническая и острая интоксикация, патологии ЛОР-органов, атеросклероз.
Постгерпетическая невралгия
Постгерпетическая невралгия является осложнением опоясывающего лишая (опоясывающего герпеса) и приводит к хроническим болям в областях, где возникла сыпь опоясывающего лишая. Боль может возникать в кластерах и может сохраняться долгое время после того, как сыпь зажила.
Межреберная невралгия
Межреберная невралгия относится к боли в нервах, которая поражает межреберные нервы, идущие вдоль грудной клетки. Спровоцировать развитие болезни способна интоксикация, сильное переохлаждение, опухоль, травмы. Она проявляется опоясывающей болью в области ребер и спины. Пациенты не способны повернуть туловище, согнуться, нормально ходить. Необходимо знать, что делать при межреберной невралгии, чтобы облегчить состояние и не спровоцировать прогрессирование патологии.
Коленчатая невралгия
Геникулярная невралгия включает сильную боль глубоко в ухе. Это часто связано с такими состояниями, как паралич Белла или опоясывающий герпес, и может проявляться в виде повторяющихся кластеров боли.
Невралгия седалищного нерва
Невралгия седалищного нерва, также известная как ишиас, относится к боли, которая иррадиирует вдоль седалищного нерва, обычно поражая нижнюю часть спины, ягодицы и ноги. Заболевание проявляется сильнейшими болями в голени и задней поверхности бедра. Спровоцировать патологию способны инфекции и болезни позвоночника, грыжа межпозвоночных дисков, остеохондроз. Пациенты часто жалуются на снижение двигательной активности и чувствительности конечности (реже обеих). Если своевременно не провести лечение, заболевание будет прогрессировать. В запущенных ситуациях пациенты не способны стоять и сидеть. Боль присутствует даже в лежачем положении.
Френическая невралгия
Диафрагмальная невралгия включает раздражение или повреждение диафрагмального нерва, который контролирует движение диафрагмы. Это может вызвать интенсивную, колющую боль в груди, плечах и верхней части живота, возникающую кластерами.
Симптомы
Симптомы и лечение межреберной невралгии взаимосвязаны. Клиническая картина зависит от того, какой именно нерв был травмирован. При поражении тройничного нерва появляется интенсивная приступообразная боль в области лица, которая может иррадировать в ухо, гортань, небо, зубы. Больные говорят, что она похожа на прохождение электрического тока. Длительность болевого синдрома бывает разной. У кого-то боль длится несколько секунд, а у кого-то несколько минут. Приступы могут повторяться до 300 раз в сутки.
При невралгии лицевого нерва чаще всего боль чувствуется в правой половине лица, в редких случаях – в обеих частях. Боль может усилиться при физическом воздействии на разные точки лица, например, она прогрессирует при нанесении макияжа, бритье, употреблении пищи, чистке зубов. Пациенты настолько боятся нового приступа, что живут в постоянном страхе. В результате этого может развиться депрессия и понадобится принимать антидепрессанты.
Симптомы невралгии тройничного нерва
Невралгия тройничного нерва — это состояние, характеризующееся сильной лицевой болью. Симптомы невралгии тройничного нерва включают:
Интенсивная лицевая боль: невралгия тройничного нерва обычно связана с внезапной и сильной лицевой болью. Боль часто описывается как острая, колющая или похожая на удар током. Обычно поражает одну сторону лица, чаще щеку, челюсть, зубы, десны или лоб.
Триггеры: боль при невралгии тройничного нерва может быть вызвана различными действиями или раздражителями, такими как еда, питье, разговор, прикосновение к лицу, чистка зубов или даже легкий ветерок. Эти триггеры могут инициировать приступы сильной боли.
Короткие эпизоды: приступы боли при невралгии тройничного нерва обычно короткие, но интенсивные. Они могут длиться от нескольких секунд до пары минут. Эпизоды могут возникать группами или несколько раз в течение дня.
Спонтанные приступы: боль при невралгии тройничного нерва часто возникает спонтанно без каких-либо явных триггеров. Боль может быть внезапной и мучительной, вызывая значительный дискомфорт и мешая повседневной деятельности.
Односторонняя боль: невралгия тройничного нерва обычно поражает одну сторону лица, хотя редко может возникать одновременно на обеих сторонах. Боль обычно ощущается либо в правом, либо в левом отделе тройничного нерва.
Рецидивирующие эпизоды: невралгия тройничного нерва — это хроническое состояние, характеризующееся повторяющимися эпизодами боли. Боль может приходить и уходить в течение длительного периода, с периодами ремиссии, сменяющимися обострениями.
Мучительные промежутки без боли: в промежутках между эпизодами у людей с невралгией тройничного нерва могут возникать промежутки без боли. Тем не менее, у них все еще может быть постоянное чувство дискомфорта или чувствительности в пораженной области лица.
Симптомы затылочной невралгии
Затылочная невралгия — это состояние, характеризующееся хронической болью в затылочной области, то есть затылке и шее. Симптомы затылочной невралгии могут включать:
Интенсивная головная боль. Основным симптомом затылочной невралгии является сильная головная боль, локализующаяся в задней части головы. Боль может носить пульсирующий, стреляющий или колющий характер. Он может начинаться у основания черепа и иррадиировать в кожу головы, виски или за глаза.
Боль в шее: затылочная невралгия часто сопровождается болью в шее. Боль может ощущаться как тупая боль или более интенсивное ощущение. Он может распространяться от затылка вниз к шее и верхней части плеч.
Чувствительность кожи головы: люди с затылочной невралгией могут испытывать повышенную чувствительность кожи головы. Прикосновение или расчесывание волос, ношение шляпы или лежание на подушке могут вызвать или усилить боль.
Боль за глазами: в некоторых случаях затылочная невралгия может вызывать боль за глазами. Эта боль может сопровождаться покраснением глаз, слезотечением или чувствительностью к свету.
Стреляющие ощущения или ощущения, подобные удару электрическим током: люди с затылочной невралгией могут испытывать ощущения, подобные выстрелам или удару электрическим током, которые иррадиируют от основания черепа к скальпу или лбу. Эти ощущения могут быть внезапными и краткими, но интенсивными.
Ограничение движений в шее: боль и дискомфорт, связанные с затылочной невралгией, могут привести к ограничению диапазона движений в шее. Такие движения, как поворот головы или наклон ее назад, могут усугубить симптомы.
Болезненность скальпа или мышц шеи: мышцы головы и шеи могут стать болезненными или чувствительными к прикосновению при затылочной невралгии. Пальпация или нажатие на эти области может вызвать боль или дискомфорт.
Важно отметить, что симптомы затылочной невралгии могут различаться по тяжести и частоте у разных людей. Если вы подозреваете, что у вас может быть затылочная невралгия или вы испытываете постоянную боль в голове и шее, рекомендуется проконсультироваться с врачом для точного диагноза и подходящих вариантов лечения.
Симптомы языкоглоточной невралгии
Языкоглоточная невралгия — редкое заболевание, характеризующееся повторяющимися эпизодами сильной боли в горле, языке, миндалинах и ушах. Симптомы языкоглоточной невралгии могут включать:
Острая, колющая боль в горле. Основным симптомом языкоглоточной невралгии является сильная боль в задней части горла. Боль обычно описывается как острая, колющая или жгучая. Это может быть вызвано глотанием, разговором, кашлем или даже прикосновением к пораженному участку.
Боль в ушах: Невралгия языкоглотки может вызывать боль в ухе на той же стороне, что и пораженное горло. Боль может иррадиировать из горла в ухо и сочетаться с ноющими, пульсирующими или стреляющими ощущениями.
Затрудненное глотание: невралгия языкоглотки может затруднить глотание и вызвать болезненные ощущения. Во время еды или питья может быть дискомфорт или ощущение обструкции в горле.
Изменения голоса: некоторые люди с невралгией языкоглотки могут испытывать изменения в качестве голоса. Голос может стать хриплым, слабым или напряженным из-за боли и дискомфорта, связанных с этим заболеванием.
Ощущение удушья или рвоты: невралгия языкоглотки может вызывать ощущение удушья или рвоты, даже без фактической обструкции горла. Это может причинять беспокойство и может быть вызвано определенными действиями или движениями.
Боль в миндалинах: боль при языкоглоточной невралгии может также распространяться на миндалины. В пораженной области миндалин может ощущаться ноющая, пульсирующая или острая боль.
Односторонние симптомы: языкоглоточная невралгия обычно поражает одну сторону горла, язык и ухо. Боль обычно ощущается либо с правой, либо с левой стороны, хотя редко она может охватывать обе стороны одновременно.
Триггерные факторы: подобно другим невралгиям, боль при языкоглоточной невралгии может быть вызвана определенными действиями или стимулами, такими как глотание, разговор, зевота, кашель или прикосновение к горлу.
При появлении первых признаков заболевания нужно обратиться за медицинской помощью, в противном случае могут развиться осложнения. Среди них: хронизация болезни, нарушение дыхательной функции (вплоть до легочной недостаточности), ограничения движений, гипоксия нервов и нервных корешков (приводит к нарушению иннервации).
Симптомы постгерпетической невралгии
Постгерпетическая невралгия (ПГН) — это осложнение, которое может развиться после того, как человек перенес опоясывающий лишай (опоясывающий герпес). Он характеризуется постоянной болью в области, где возникла сыпь опоясывающего лишая. Симптомы постгерпетической невралгии могут включать:
Постоянная боль: отличительным признаком постгерпетической невралгии является постоянная, длительная боль. Боль можно охарактеризовать как жгучую, пульсирующую, ноющую или стреляющую по своему характеру. Интенсивность может варьироваться от легкой до тяжелой.
Гиперчувствительность: пораженный участок может стать гиперчувствительным, а это означает, что даже легкое прикосновение или мягкое давление могут вызвать усиление боли или дискомфорта. Одежда или даже легкий ветерок на коже могут вызвать боль.
Аллодиния: аллодиния относится к восприятию боли от безболезненных раздражителей. Люди с постгерпетической невралгией могут испытывать аллодинию, когда обычно безобидные ощущения, такие как легкое прикосновение или трение об одежду, могут быть чрезвычайно болезненными.
Зуд или покалывание: некоторые люди с постгерпетической невралгией могут испытывать стойкий зуд или покалывание в пораженной области.
Онемение или потеря чувствительности: в некоторых случаях постгерпетическая невралгия может привести к онемению или снижению чувствительности в пораженной области. Эта потеря чувствительности может сопровождаться постоянной болью.
Боль, специфичная для локализации: боль при постгерпетической невралгии обычно локализуется в области, где первоначально появилась сыпь при опоясывающем лишае. Это может быть где угодно на теле, но обычно наблюдается на груди, животе, лице или спине.
Продолжительность симптомов: боль при постгерпетической невралгии может сохраняться в течение месяцев или даже лет после заживления опоясывающего лишая. Это считается хроническим заболеванием, потому что боль продолжается долгое время после того, как острая фаза опоясывающего лишая разрешилась.
Симптомы межреберной невралгии
Межреберная невралгия — это состояние, характеризующееся болями по ходу межреберных нервов, проходящих между ребрами. Симптомы межреберной невралгии могут включать:
Боль в груди. Основным симптомом межреберной невралгии является боль в груди. Боль обычно описывается как острая, колющая или жгучая по своей природе. Она может быть локализована в определенной области или иррадиировать по ходу межреберных нервов.
Боль в ребрах: межреберная невралгия может вызывать боль в ребрах. Боль может ощущаться как ноющая, пульсирующая или резкий дискомфорт между ребрами или вокруг них. Это может ухудшиться при движении, глубоком дыхании или надавливании на пораженный участок.
Стреляющая или иррадиирующая боль: боль при межреберной невралгии может стрелять или иррадиировать по ходу межреберных нервов. Она может распространяться на спину, плечи или живот.
Нежность или чувствительность: пораженный участок может быть нежным на ощупь. Даже легкое давление или контакт с одеждой может вызвать или усугубить боль.
Мышечные спазмы: межреберная невралгия может привести к мышечным спазмам в области грудной клетки или ребер. Эти спазмы могут вызывать дополнительный дискомфорт и усиливать общую боль.
Затрудненное дыхание: сильная боль при межреберной невралгии может затруднить или причинить боль дыханию. Глубокие вдохи или кашель могут усиливать боль, приводя к поверхностному дыханию или нерешительности сделать полный вдох.
Онемение или покалывание. В некоторых случаях межреберная невралгия может сопровождаться онемением, покалыванием или изменением чувствительности в пораженной области. Это может происходить одновременно с болью или отдельно от нее.
Повышенная чувствительность к движению. Движения туловища, такие как сгибание, скручивание или растяжение, могут усилить боль и привести к повышенной чувствительности в пораженной области.
Симптомы коленчатой невралгии
Невралгия коленчатого сустава, также известная как невралгия промежуточного нерва, представляет собой редкое заболевание, характеризующееся сильной лицевой болью, исходящей из ганглия коленчатого тела, который является сенсорным ганглием лицевого нерва.
Симптомы коленчатой невралгии могут включать: интенсивная лицевая боль. Основным симптомом невралгии коленного сустава является сильная пароксизмальная (внезапная и рецидивирующая) лицевая боль. Боль обычно описывается как острая, колющая или похожая на удар током. Обычно он сосредоточен в ухе и вокруг него, глубоко в слуховом проходе или за ухом.
Симптомы, связанные с ушами: невралгия коленного сустава обычно проявляется различными симптомами, связанными с ушами, в том числе:
Боль в ухе: постоянная или периодическая боль в ухе, которая может носить пульсирующий или острый характер.
Звон в ушах: звон, жужжание или другие ненормальные звуки в ушах.
Гиперакузия: повышенная чувствительность к звукам, из-за чего даже обычные звуки кажутся чрезмерно громкими или надоедливыми.
Симптомы лицевого нерва: в некоторых случаях невралгия коленчатого сустава может вызывать симптомы, связанные с лицевым нервом, которые могут включать:
Слабость лица: временная или постоянная слабость или паралич мышц лица на пораженной стороне.
Подергивания лица: неконтролируемые, непроизвольные сокращения мышц (подергивания) лица.
Эпизоды или триггеры. Боль при невралгии коленного сустава обычно проявляется эпизодами или приступами. Эти эпизоды могут длиться от секунд до минут и могут быть спровоцированы или усугублены определенными действиями, такими как разговор, жевание, глотание или воздействие холодного воздуха.
Головные боли. Некоторые люди с невралгией коленного сустава могут испытывать сопутствующие головные боли, которые могут быть локализованы на пораженной стороне головы или иметь более общий характер.
Важно отметить, что невралгия коленчатого сустава имеет некоторое сходство с другими состояниями лицевой боли, такими как невралгия тройничного нерва и другие черепно-лицевые невралгии. Если вы подозреваете, что у вас может быть невралгия коленного сустава или вы испытываете сильную лицевую боль, рекомендуется проконсультироваться с врачом, предпочтительно с неврологом или оториноларингологом (ЛОР), для точного диагноза и подходящих вариантов лечения.
Симптомы невралгии седалищного нерва
Невралгия седалищного нерва, также известная как радикулит, представляет собой состояние, характеризующееся болью, которая иррадиирует по ходу седалищного нерва, который распространяется от нижней части спины вниз по задней части каждой ноги. Симптомы седалищной невралгии могут включать:
Боль в пояснице: невралгия седалищного нерва часто начинается с боли в пояснице. Боль может быть тупой, ноющей или острой. Обычно он концентрируется на одной стороне нижней части спины.
Боль в ногах: наиболее заметным симптомом невралгии седалищного нерва является боль, отдающая в заднюю часть ноги. Боль можно охарактеризовать как стреляющую, жгучую или электрическую. Обычно он проходит по определенной схеме, простираясь от ягодиц вниз по задней поверхности бедра и голени, иногда достигая стопы или пальцев ног.
Боль, усиливающаяся при движении. Боль при невралгии седалищного нерва часто усиливается при определенных движениях, таких как наклон вперед, длительное сидение или ходьба. Кашель, чихание или смех также могут усиливать боль.
Онемение или покалывание: наряду с болью люди с ишиасом могут испытывать онемение или покалывание в пораженной ноге. Это может произойти в ягодицах, бедрах, икрах, стопах или пальцах ног.
Мышечная слабость: в более тяжелых случаях невралгия седалищного нерва может вызвать мышечную слабость в пораженной ноге. Это может привести к затруднениям при ходьбе, подъеме стопы или пальцев ног или выполнении других движений ногами.
Потеря рефлексов: в редких случаях невралгия седалищного нерва может привести к уменьшению или отсутствию рефлексов, таких как коленный или голеностопный рефлекс, на пораженной стороне.
Сенсорные изменения: при невралгии седалищного нерва могут возникать изменения чувствительности, такие как снижение способности ощущать температуру, прикосновение или боль в пораженной ноге.
Симптомы френической невралгии
Френическая невралгия (или невралгия диафрагмы) является редким состоянием, характеризующимся болевыми ощущениями в области френий, которые отвечают за движение диафрагмы - главного дыхательного мышца. Симптомы френической невралгии могут включать:
Боль в области диафрагмы: Основным симптомом френической невралгии является боль в области диафрагмы или в верхней части живота. Боль может быть острой, колющей, распространяться вверх к плечу или вниз к животу.
Затрудненное дыхание: Френическая невралгия может вызывать затрудненное дыхание или ощущение одышки. Боль может усиливаться при глубоком вдохе или выдохе.
Слабость мышц: Некоторые люди с френической невралгией могут испытывать слабость мышц диафрагмы. Это может приводить к ощущению нехватки воздуха и утомляемости при физической активности.
Утомляемость: При френической невралгии часто возникает чувство усталости или слабости из-за затрудненного дыхания и ощущения боли в области диафрагмы.
Чувствительность: В области диафрагмы может возникать повышенная чувствительность к давлению или прикосновениям. Даже легкое прикосновение или нежное давление могут вызывать болезненные ощущения.
Слабая или измененная рефлексная активность: В редких случаях френическая невралгия может вызвать ослабление или изменение рефлексной активности в области живота или грудной клетки.
Важно отметить, что симптомы френической невралгии могут варьироваться в зависимости от индивидуальных особенностей пациента. Если у вас возникли подозрения на френическую невралгию или вы испытываете болевые ощущения в области диафрагмы, рекомендуется
Диагностика
Для постановки диагноза иногда достаточно выслушать жалобы пациента, провести ощупывание участка тела, где возникает боль. В некоторых ситуациях применяют инструментальные методы диагностирования, среди которых:
Электронейромиография
Данный метод заключается в исследовании функционального состояния нервов и мышц. С его помощью удается:
- Оценить способность мышечной ткани к сокращению в ответ на раздражение электрическим импульсом.
- Найти место, где был поврежден нерв.
- Вычислить скорость прохождения импульса по нервным волокнам.
Для определения места поражения нерва используют поверхностную и игольчатую электронейромиографию.
КТ или МРТ
Позволяют исключить другие заболевания в организме – грыжи, опухоли мягких тканей и позвоночника. Эти методы диагностики занимают минимум времени, дают четкие данные о состоянии пациента.
УЗИ и ЭКГ сердца
Их назначают при сильных болях с левой стороны. Позволяют исключить сердечные патологии, которые по симптоматике напоминают невралгию.
Рентгенография
Дает возможность оценить состояние органов грудной клетки и позвоночника. При проведении рентгенографии целесообразно сделать снимки в двух проекциях, так как рентгенограмма является плоским изображением трехмерного объекта.
Если имеются подозрения на инфекционное поражение нервов, необходимо сдать кровь на антитела к вирусам герпеса. Также часто проводят общий анализ мочи и крови, тем более если пациент мучится от болей с иррадиацией в поясницу.
Не нужно пытаться самостоятельно понять, как отличить невралгию от сердечной боли. Важно обратиться к специалисту, который проведет осмотр, диагностику и установит точный диагноз. Это позволит установить причину заболевания, провести терапию максимально быстро и безопасно.
Лечение
Одинаковые симптомы могут свидетельствовать о разных заболеваниях, которые лечатся по определенной схеме. Поэтому не нужно заниматься самолечением, которое может только усугубить ситуацию.
Лечение межреберной невралгии
Лечением межреберной невралгии слева занимаются неврологи, в редких случаях понадобится помощь нейрохирурга. Терапия больных нацелена на устранение основного заболевания, которое провоцирует защемление или воспаление нерва. Во время лечения рекомендуют:
- Согревать больное место в области грудной клетки сухим теплом – это может быть махровое полотенце, компресс, шерстяная ткань.
- Хотя бы несколько дней придерживаться постельного режима.
- Спать на твердой и ровной кровати, например, под матрац можно положить доску.
- Пользоваться горчичниками в околопозвоночной зоне.
- Легкие упражнения на растяжку, коррекция осанки и мануальная терапия, могут помочь снять мышечное напряжение, улучшить осанку и уменьшить боль в межреберной области.
- Отказаться от спиртного, избегать стрессов, не заниматься физическими нагрузками во время обострения болезни.
Хороший эффект оказывает массаж при межреберной невралгии, который проводят с использованием согревающих и противовоспалительных мазей. Он длится 15-20 минут. Курс состоит из 8-10 сеансов.
Медикаментозная терапия
Могут быть назначены противосудорожные препараты для облегчения нервных болей.
Лекарства для местного применения: кремы или пластыри, содержащие лидокаин или капсаицин, можно наносить на пораженный участок, чтобы обезболить нервы и облегчить боль.
Блокада нервов: местные анестетики или кортикостероиды могут вводиться вокруг межреберных нервов для временного облегчения боли. Это может помочь подтвердить диагноз и обеспечить кратковременное облегчение.
Чрескожная электрическая стимуляция нервов (ЧЭНС). Терапия ЧЭНС включает применение электрических токов низкого уровня к коже над пораженным участком, чтобы помочь нарушить болевые сигналы и облегчить боль.
Радиочастотная абляция межреберных нервов: эта минимально инвазивная процедура использует радиочастотную энергию для нагревания и разрушения межреберных нервов, прерывая болевые сигналы и обеспечивая длительное облегчение боли.
Стимуляция спинного мозга: в случаях хронической или тяжелой межреберной невралгии, не поддающейся другим методам лечения, можно рассмотреть возможность стимуляции спинного мозга. Он включает в себя имплантацию устройства, которое подает электрические импульсы в спинной мозг, модулируя болевые сигналы.
Лечение невралгии тройничного нерва
Лечение невралгии тройничного нерва направлено на облегчение боли, снижение частоты приступов и улучшение качества жизни людей, страдающих этим заболеванием. Выбор лечения зависит от тяжести симптомов, общего состояния здоровья человека и его реакции на различные вмешательства.
Пациенты, которые страдают от воспаления тройничного нерва, с ужасом ожидают нового приступа. Они настолько боятся боли, что могут страдать от серьезного депрессивного расстройства. В таких случаях нужна психологическая помощь. Кроме этого, такие пациенты должны знать, как снять острую боль при невралгии тройничного нерва максимально быстро, чтобы не боятся нового приступа.
Врачи часто назначают противосудорожные средства, которые блокируют электрические импульсы от поврежденных нейронов, вызывающих сильную боль, часто назначают в качестве препаратов первой линии для контроля нервных болей.
Если болевой синдром невозможно терпеть, врач проводит блокаду. Блокада нерва: можно ввести анестетик или инъекцию кортикостероида, чтобы временно обезболить или заблокировать пораженный тройничный нерв и облегчить боль.
Мышечные релаксанты: такие лекарства, как баклофен, могут помочь расслабить мышцы вокруг тройничного нерва и облегчить боль.
Трициклические антидепрессанты: могут быть полезны при купировании невропатической боли.
Физиотерапия: такие методы, как тепловая терапия, мягкие упражнения и массаж, могут помочь расслабить мышцы, снять напряжение и уменьшить боль.
Радиочастотная абляция: эта процедура включает воздействие тепла на тройничный нерв с использованием радиочастотной энергии для прерывания болевых сигналов и обеспечения длительного облегчения.
Микроваскулярная декомпрессия: в случаях, когда кровеносный сосуд сдавливает тройничный нерв, может быть рассмотрено хирургическое вмешательство. Процедура включает перемещение или удаление кровеносного сосуда для уменьшения давления на нерв.
Радиохирургия гамма-ножом: эта неинвазивная процедура доставляет высокосфокусированное излучение к корню тройничного нерва, эффективно уменьшая болевые сигналы.
Стимуляция периферических нервов: при этой процедуре рядом с пораженным нервом имплантируется небольшое устройство для подачи электрических импульсов и прерывания болевых сигналов.
Выбор лечения должен быть сделан после консультации с врачом.
Лечение постгерпетической невралгии
Терапия постгерпетической невралгии имеет три направления: патогенетическое, симптоматическое, этиотропное. При сильно выраженной боли эффективным оказывается эпидуральное введение глюкокортикостероидов.
В реабилитационный период показаны
- Ванны с сероводородом, радоном.
- Грязелечение.
- Аппликации озокерита, парафина.
- ЛФК.
- Плавание.
- Йога.
Для профилактики заболевания рекомендуют принимать витамины, правильно питаться, избегать переохлаждения, укреплять мышцы спины, вести активный образ жизни.
Невралгия при беременности
Невралгией при беременности называют возникновение нервных болей или дискомфорта у беременных. Конкретные риски, связанные с невралгией во время беременности, зависит от основной причины и индивидуальных обстоятельств.
Риски для матери
Повышенный дискомфорт: невралгия может вызывать сильную боль и дискомфорт у матери, что может повлиять на ее общее самочувствие во время беременности.
Ограниченная подвижность: в зависимости от локализации и тяжести невралгии она может ограничивать способность матери двигаться или заниматься физической деятельностью, что потенциально влияет на ее повседневную деятельность и качество жизни.
Эмоциональный стресс: хроническая боль во время беременности может привести к эмоциональному дистрессу, включая тревогу и депрессию, которые могут потребовать дополнительной поддержки и лечения.
Нарушения сна. Постоянная невралгия может нарушать режим сна, из-за чего матери трудно получить адекватный отдых, что очень важно во время беременности.
Риски для ребенка
Ограниченное влияние на плод: в большинстве случаев невралгия во время беременности не представляет прямого риска для развивающегося плода. Однако, если боль и дискомфорт матери приводят к значительному стрессу или влияют на ее способность вести здоровый образ жизни, это может косвенно сказаться на самочувствии ребенка.
Лекарственные риски: в зависимости от типа и тяжести невралгии, некоторые лекарства, используемые для лечения этого состояния, могут иметь потенциальный риск для плода. Беременным женщинам крайне важно проконсультироваться со своим лечащим врачом, чтобы оценить безопасность любых лекарств или методов лечения во время беременности.
Беременным женщинам, страдающим невралгией, важно обратиться за медицинской. Индивидуальный уход и регулярный мониторинг на протяжении всей беременности могут помочь оптимизировать результаты как для матери, так и для ребенка.
Оцените материал: